
Mnoge infekcije ne uzrokuju simptome kod zdravih ljudi. Imunološki sustav inhibira aktivnost virusa, čime osoba postaje nosilac infekcije. Pri tome slanje uzročnik drugim ljudima događa čak i pri punom kliničku dobrobit, jer virusne čestice se nalaze u biološkim tekućinama bolesnika. Skriveno tijekom infekcije može biti i glavni razlog značajnog širenja bolesti: pacijenti na vrijeme ne prolaze ankete i dalje zaraziti druge ljude nesvjesno.
Humani papiloma virus (HPV) može biti odličan primjer skrivenog uzročnik. Većina ljudi je zaraženo barem jednim tipom HPV-om tijekom života, međutim, kliničke manifestacije bolesti nastaju daleko ne u svim slučajevima. Do udaljenih komplikacija infekcije liječnici nose povećan rizik od stvaranja malignog tumora. U tom slučaju bolesnika koji pate od imunodeficijencije, često se javlja takav negativan posljedica bolesti. Tematska lijekovi pomažu suzbijanju simptomi HPV-infekcije. Također se preporučuje pravodobno cijepljenje.
Pročitajte više o bolesti
Humani papiloma virus je uzročnik infekcije, koja napada kožu i sluznicu organa. Glavni znak bolesti je rast izrasline u području lica, genitalija, usta i grla. U nekim slučajevima, genitalni hpv se formiraju u nespecifične mjestima, poput kože donjih i gornjih ekstremiteta. Lokalizacija bradavica zavisi od tipa HPV-a. Kod većine ljudi infekcija dovodi do skrivenih prijevoz infekcije, međutim, s padom imuniteta virus počinje pokazivati svoju virulence. U nekim slučajevima immunocompetent stanice sami uništavaju uzročnik u roku od 3-6 mjeseci nakon zaraženosti u organizam.
HPV-infekcija je najčešća bolest, prošao spolno prenosivih bolesti. Ova brojka se može objasniti visokim virulenceYu virusa i asimptomatski tijekom patologije kod većine ljudi. Upotreba kondoma nije uvijek izbjegava infekcije, tako da bolesnik može i dalje širiti virus čak i kada zaštićene seksualne kontakte. U isto vrijeme stručnjaci su razvili učinkovite vakcine se spriječio razvoj oncogenic oblik HPV-a. Imunizacija prikazuje djevojke u tinejdžerskim godinama, budući da je zaštita od virusa potrebno je usaditi do prvog seksualnog kontakta.
Značajke virusa
Humani papiloma virus je DNK sadrže uzročnikom. Za razliku od bakterija i drugih mikroorganizama, virusa mogu pokazati svoju djelatnost tek nakon provedbe u kavez i ugrađivanje vlastite genetske informacije u kernel. Nakon toga utjecati stanica počinje sintetizirati proteine koji su potrebni za montažu virusnih čestica. Gotovo svi predstavnici obitelji osoba napadaju samo jedna vrsta organizama, a HPV infekcija se može pojaviti samo kod čovjeka.
Znanstvenicima je poznato više od 600 sojeva (vrste) papilloma virus, različitih genetskih informacija. 40 tipova HPV-a uzrokuju različite oblike lezije sluznice i kože. Pri tome je važno kliničko značenje ima klasifikacija mjeri oncogenetic sojeva. Tako, rak vrata maternice u žena najčešće se javlja prilikom infestacije HPV-a 16 i 18 vrsta. Ove zarazne agenti ne uvijek očituje kožnim promjenama.
HPV pogađa bazalni sloj epitela. Uzročnik može postojati u obliku episome, nisu vezani uz stanične DNK, ili integriranom obliku, povezana s genom stanice. To je integrirani virus proizvodi vašem potrebne proteina i uzrokuje kliničke manifestacije bolesti. Vitalne funkcije HPV-a u tijelu nije neposredni uzrok malignih degeneracija tkiva, ali prijevoz virusa povećava opasnost od faktora rizika raka.
Načini zaraze
Virus se nalazi u bazalni stanicama epitela, tako da bilo microtrauma kože i sluznica povećavaju rizik za infekciju. U većini slučajeva HPV se prenosi vaginalnim, analni ili oralni spolni kontakt. Kondomom može osigurati samo dio površine kože, no virusne čestice još uvijek mogu ući u tijelo preko druge kožu. Dostupnost genital warts predisponira za prijenos uzročnik, ali izvana netaknut koža medija bolesti je također izvor HPV-a.
Drugi načini prijenosa
- Infekcija djeteta za vrijeme porođaja. Kod djece najčešće javljaju poraza organa za disanje trakta
- Neovisno prijenos virusa s jednog dijela tijela na drugi
- Opće korištenje predmeta za osobnu higijenu, uključujući i brijače, četkice za zube i ručnici
- Transfuzija krvi. Najnovija istraživanja potvrdila su sposobnost transfusio zaraze.
- Kirurški zahvati u nesterilnim uvjetima
Unatoč različite razloge virus provalama, samo seksualan način zaraze HPV-om ima klinički značaj. Drugi izvori infekcije se odlikuju niskim rizikom širenja uzročnik.
Faktori rizika
Osim izravnih putova prijenosa HPV-a, također je potrebno uzeti u obzir ulogu faktora rizika. Riječ je o mogućnosti života čovjeka i određenim fizičkim stanjima.
Ključne čimbenike rizika za infekciju
- Veliki broj seksualnih partnera. Čak i kada sigurnom seksu aktivan seksualni život, prije ili kasnije dovodi do infekcije.
- Dob. Genitalne bradavice u većini slučajeva biti prepoznati kod tinejdžera i mladih pacijenata, dok je acuminata usne šupljine i dišnog sustava su karakteristične za djecu.
- Oslabljeni imunološki sustav. Pacijenti koji pate od HIV-infekcije ili stečene imunodeficijencije, izloženi visokom riziku od zaraze infestacije. Također HPV je češće manifestira symptomatically nakon transplantacije organa.
- Oštećenja kože i sluznice. Microtrauma olakšavaju prodiranje virusa u bazalni sloj epitela.
- Pušenje i alkoholizam. Loše navike oslabiti aktivnost imuniteta.
- Mokraćnog sustava infekcije.
Osim toga, u opasnosti od infekcije dolaze trudnice. Treba imati na umu da je uklanjanje faktora predispozicije za bolest je učinkovite preventivne taktiku.
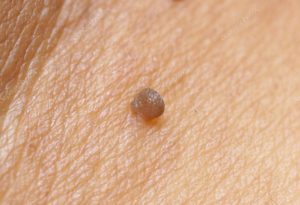
Klinička za
Razdoblje inkubacije prije simptomatsko manifestacijama bolesti, može se nastaviti tijekom više mjeseci ili ne. Kod immunocompetent pacijenata za to vrijeme, tijelo može da se uništi infekcije, međutim, spontana likvidacije uzročnik se uvijek ne događa. Osoba može istovremeno biti zaraženo više sojeva virusa. Simptomi HPV-infekcije nastaju pod utjecajem nepovoljnih faktora, iscrpljujućih imunološki zaštitu tkiva. Zbog povratak struje acuminata povremeno nestaju i nastaju ponovno. Tumorski komplikacije infekcija se može razviti u roku od nekoliko desetaka godina.
Moguće posljedice bolesti:
- Karcinom grlića maternice – maligni novi rast cover tkiva. Ova vrsta raka povezane samo s virusom hpv osobe. Kada je pravovremeno cijepljenje rizik oncogenesis smanjuje.
- Planocelularni karcinom analnog otvora. Takva komplikacija može se pojaviti i kod muškaraca i žena. Rani simptomi raka stražnji prolaz uključuju krvarenje i svrbež kože.
- Poremećaj mokrenja zbog opstrukcije uretre bradavice.
- Maligni degeneracije bradavice u području grla i usne šupljine.
Rak grlića materice jedan je od najčešćih uzroka smrti žena. Jer to je bolest povezana s zaraze upad, potrebno je redovito prolazi anketa bila na ginekološkom pregledu. Moderna cjepiva štite žene od najviše onkogenim tipovima HPV-a.
Dijagnostika
Prilikom testiranja bradavica se bave gynecologists, urolozi, venereologists i dermatolozi. Tijekom primarnog prijem liječnik pita pacijenta o tegobama, okupit će anamnestic podatke i vodi pregled kožnih formacija. Obično manifestacije HPV-a lako prepoznati, ali je potrebno isključiti druge bolesti. Za ovaj stručnjak će propisati instrumentala i laboratorijske studije.
Potrebne metode za dijagnostiku:
- Instrumental pregled rodnice i vrata maternice (colposcopy). Takva studija obvezno se provodi za screening cervikalne karcinoma. Tijekom pregleda liječnik može otkriti više hpv i parcele cover displazije.
- Biopsija – dobivanje tkiva materijala u području kože ili sluznice promjene. Cytological istraživanje uzorak otkriva maligne stanice.
- Polymerase lančana reakcija – otkrivanje virusnih čestica HPV u tijelu. Provođenje ovog testa daje liječnik u mogućnosti definirati soj uzročnik i virus opterećenje.
- Digene test – vrlo točno utvrđivanje DNK onkogenim sojevima hpv virusa osobe. Studija se koristi kao pouzdan projekcije.
Droga tretman
Dizajniran lijekovi protiv HPV-infekcije omogućuju samo ukloniti simptome bolesti i spriječiti malignitate tkiva. Potpuna likvidacije virusa s pomoću terapija lijekovima nije moguće. Oralni i tematska sredstva se dodjeljuju u slučaju visokog rizika oncogenesis, imunodeficijencije i drugim nepovoljnim uvjetima. Ako se virus ne manifestira vanjskim promjenama, dovoljno zajedničkih preventivnih mjera.
Moguće odredište
- Salicilna kiselina za uklanjanje bradavica. Ne koristi se za obradu kože lica i genitalija.
- Kreme i masti koje sadrže immunomodulatory sredstva.
- Podofilox – mast, ima citotoksični djelovanje. Stavljanje lijekova na zahvaćena kože dovodi do uništenja patogenih elemenata.
- Trichloroacetic kiselina za kemijske ispaljivanje općih i genital warts. Može izazvati lokalno odjeljak izraz.
Navedene lijekove treba koristiti samo pod medicinski kontrolom. Nakon uklanjanja bradavica HPV-infekcija može manifestirati ponovno i čak se proširila na druga područja.
Kirurško liječenje
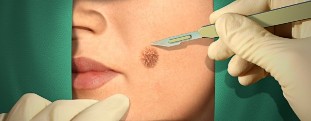
Liječnik može ponuditi pacijentu kirurški i invazivne načine za uklanjanje bradavica. Obično takve metode ne uzrokuju komplikacije, međutim, u prvim danima nakon zahvata može se pojaviti krvarenje tkiva.
Vrste intervencija:
- uobičajena kirurška ekscizija;
- smrzavanje tekućim dušikom s posljedičnim uništenje zahvaćenih tkiva;
- električna koagulacije;
- uklanjanje papillomas pomoću lasera.;
- korištenje radiowave "nož".
Svi postupci provode se pod lokalnom bolova. Stručnjak izabran najsigurnija metoda liječenja bradavica.
Prognoza
Za papillomasaviruses infekcije zavisi od imunološkog statusa pacijenta i određeni soj virusa. Kod oko 30% populacije se javlja spontana likvidacije uzročnika bolesti, zbog aktivni imunitet. Symptomatically bolest se često manifestira kod trudnica, djece, starijih ljudi i immunodeficient bolesnika.
Za HPV infekcija je karakteristično za relaps. Formirana papiloma mogu postupno nestati ili se proširiti na susjedne dijelove kože. Oncogenic sojevi virusa najčešće oštećuju sluznicu vrata maternice, a proizlaze cover hip pojačava učinak faktora rizika od malignih degeneracija tkiva, poput pušenja i uporabe oralnih kontraceptiva. Tumor može biti formirana kroz 10-20 godina nakon zaraženosti virusa u organizam.
Prevencija
Najpouzdaniji način prevencije je rano imunizacija. Cjepivo "Gardasil", sadrži virusne proteine i pomoćne komponente, učinkovit protiv HPV-a 6, 11, 16 i 18 vrsta. Ako se cijepljenje provodi se u ranoj dobi, prije prvog seksualnog kontakta, rizik za kasniji razvoj raka grlića maternice kod žene ne prelazi 1%.
Sekundarna prevencija je:
- upotreba kondoma;
- seksualne veze samo s dokazanom partnerima;
- temeljita osobna higijena;
- ginekološki pregled barem jednom godišnje.























